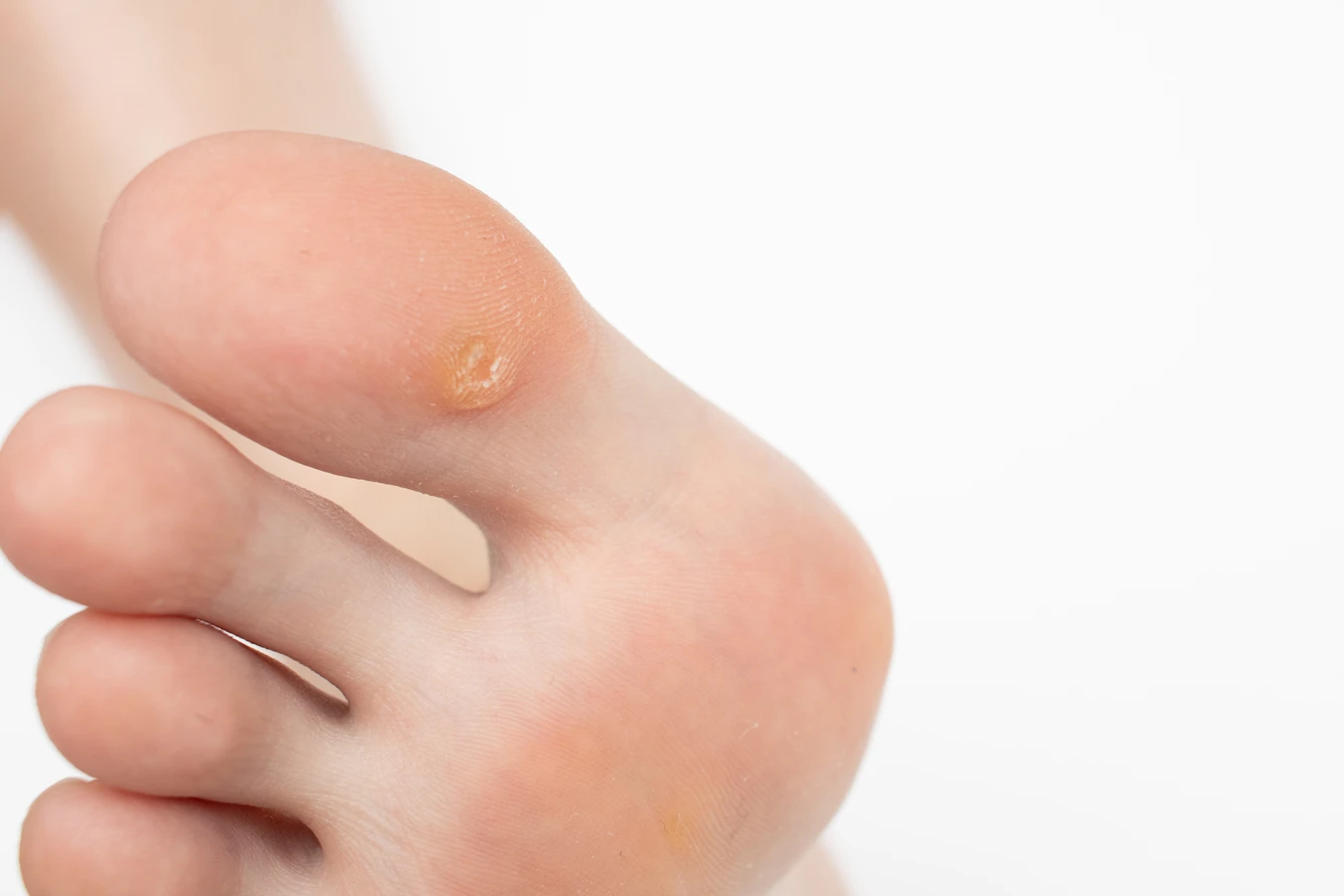
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Choć mogą pojawić się na każdej części ciała, najczęściej lokalizują się na dłoniach i stopach. Ich pojawienie się może być dla wielu osób niepokojące, a zrozumienie przyczyn ich powstawania jest kluczowe dla skutecznego zapobiegania i leczenia. Wirus HPV jest niezwykle rozpowszechniony, a kontakt z nim może nastąpić w różnych sytuacjach, często nawet nie zdając sobie z tego sprawy.
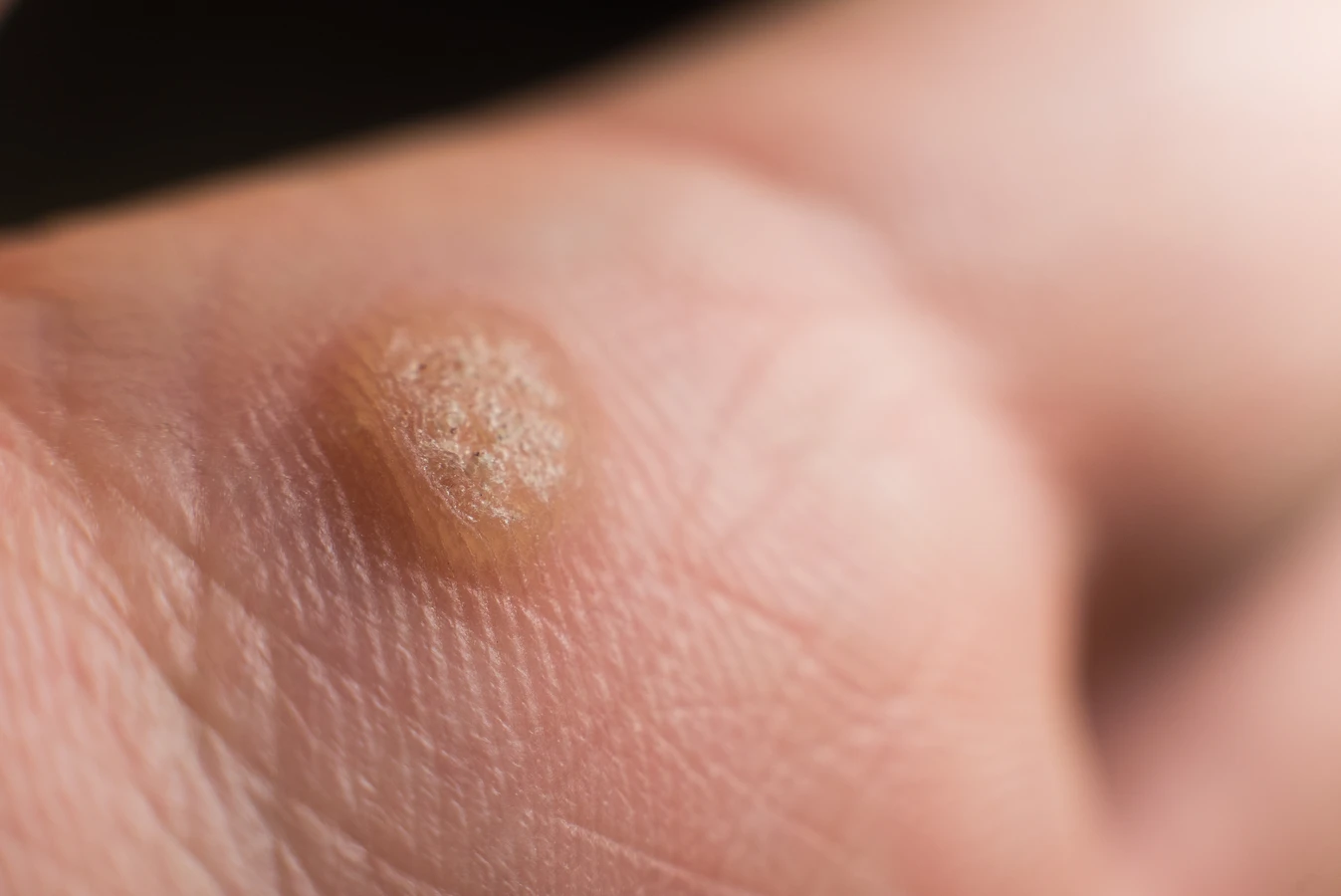
Rozpoznanie kurzajki nie jest zazwyczaj trudne. Charakteryzuje się ona nierówną, chropowatą powierzchnią, która może przypominać kalafior. Kolor kurzajki jest zazwyczaj zbliżony do naturalnego koloru skóry, choć czasami może być lekko ciemniejszy lub jaśniejszy. W przypadku kurzajek zlokalizowanych na stopach, mogą one być bolesne podczas chodzenia, a ich powierzchnia może być pokryta drobnymi czarnymi punkcikami, które są w rzeczywistości zatrzymanymi naczynkami krwionośnymi. Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona czy odciski, co często wymaga konsultacji z lekarzem lub dermatologiem.
Wirusy HPV, które powodują kurzajki, należą do bardzo dużej grupy wirusów, liczącej ponad 150 typów. Nie wszystkie typy HPV są jednak groźne; wiele z nich nie wywołuje żadnych objawów. Te, które odpowiadają za powstawanie kurzajek, zazwyczaj nie są związane z rozwojem nowotworów. Różne typy wirusa preferują różne obszary ciała, stąd też odmienny wygląd i lokalizacja poszczególnych rodzajów brodawek. Zrozumienie tej specyfiki pomaga w diagnostyce i wyborze odpowiedniej metody leczenia.
Często zdarza się, że kurzajki pojawiają się bez wyraźnego powodu, co może być frustrujące. Jednak dokładne przyjrzenie się czynnikom ryzyka i drogom przenoszenia wirusa pozwala na lepsze zrozumienie mechanizmu ich powstawania. Kluczowe jest unikanie sytuacji, które sprzyjają infekcji wirusem HPV, a także wzmacnianie naturalnej odporności organizmu.
Główne przyczyny powstawania kurzajek wirusowych
Podstawową przyczyną powstawania kurzajek jest zakażenie wirusem brodawczaka ludzkiego (HPV). Wirus ten wnika do komórek naskórka poprzez mikrouszkodzenia skóry, takie jak drobne skaleczenia, otarcia czy pęknięcia. Gdy wirus dostanie się do komórek, zaczyna się namnażać, powodując ich nieprawidłowy wzrost i rozwój charakterystycznej zmiany skórnej, jaką jest kurzajka. Różne typy wirusa HPV odpowiadają za różne rodzaje brodawek, na przykład wirus HPV typu 1 i 2 często powoduje brodawki zwykłe, natomiast typy 6 i 11 są częściej związane z brodawkami płciowymi.
Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się widocznej kurzajki, może być różny. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus może pozostawać w uśpieniu, nie dając żadnych objawów. Aktywacja wirusa i rozwój kurzajki mogą być związane z osłabieniem układu odpornościowego, spowodowanym stresem, chorobą, niedoborami żywieniowymi lub innymi czynnikami. Organizm z silną odpornością jest w stanie skuteczniej zwalczać wirusa, zapobiegając jego namnażaniu.
Bardzo ważnym czynnikiem sprzyjającym zakażeniu jest wilgotne i ciepłe środowisko, w którym wirus HPV może przetrwać i łatwiej przenosić się między ludźmi. Dlatego miejscami o podwyższonym ryzyku infekcji są baseny, sauny, łaźnie publiczne, siłownie oraz szatnie. Chodzenie boso w tych miejscach zwiększa szansę na kontakt z wirusem, który może znajdować się na mokrych powierzchniach.
Kontakt bezpośredni skóra do skóry z osobą zakażoną jest głównym sposobem przenoszenia wirusa. Może to nastąpić podczas podania ręki, uścisku czy kontaktu fizycznego w wyniku uprawiania sportu. Wirus może również przenosić się pośrednio, poprzez wspólne korzystanie z przedmiotów, takich jak ręczniki, obuwie czy narzędzia do pielęgnacji stóp. Ważne jest, aby pamiętać o higienie osobistej i unikać dzielenia się przedmiotami, które mają kontakt ze skórą.
Zrozumienie przenoszenia kurzajek w różnych środowiskach
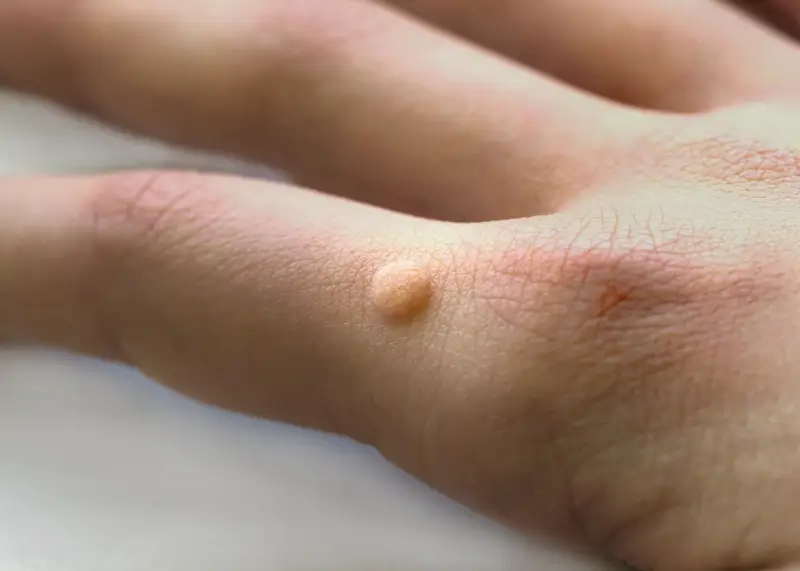
Miejsca publiczne, zwłaszcza te o podwyższonej wilgotności, stanowią idealne środowisko dla wirusa HPV. Baseny, sauny, siłownie, szatnie, prysznice wspólne to miejsca, gdzie łatwo o kontakt z wirusem. Wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi, krawędzie basenów czy deski sedesowe. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia, ponieważ stopy są bardziej narażone na kontakt z wirusem. Szczególną ostrożność powinny zachować osoby z osłabioną odpornością, dzieci oraz osoby cierpiące na nadmierne pocenie się stóp.
Wirus HPV może być również przenoszony pośrednio, poprzez przedmioty codziennego użytku, które miały kontakt z zakażoną skórą. Należą do nich ręczniki, obuwie, skarpety, a nawet narzędzia używane do pielęgnacji paznokci czy stóp. Dlatego ważne jest, aby nie pożyczać od nikogo tego typu przedmiotów, a także dbać o ich odpowiednią higienę. Warto pamiętać o dezynfekcji narzędzi do manicure i pedicure, jeśli korzystamy z usług salonów kosmetycznych, lub jeśli wykonujemy te zabiegi samodzielnie w domu.
Samouszkodzenie lub rozdrapywanie istniejących kurzajek może prowadzić do rozsiewania wirusa po innych obszarach ciała. Wirus przeniesiony z jednej kurzajki może spowodować powstanie nowych zmian w innych miejscach, na przykład na palcach, dłoniach czy twarzy. Jest to tzw. autoautoinokulacja. Zapobiegać temu można poprzez unikanie dotykania kurzajek, a w przypadku ich usunięcia, dbanie o czystość rąk i opatrunków.
Czynniki zwiększające ryzyko rozwoju kurzajek u osób
Istnieje szereg czynników, które mogą znacząco zwiększyć podatność organizmu na zakażenie wirusem HPV i tym samym rozwój kurzajek. Jednym z najważniejszych jest osłabiony układ odpornościowy. Kiedy nasz system immunologiczny jest osłabiony, ma trudności z rozpoznaniem i zwalczaniem wirusów, w tym HPV. Do czynników osłabiających odporność zalicza się przewlekły stres, niedostateczną ilość snu, nieodpowiednią dietę ubogą w witaminy i minerały, a także niektóre choroby przewlekłe, takie jak cukrzyca czy HIV/AIDS. Osoby starsze i bardzo małe dzieci również mogą mieć mniej sprawny układ odpornościowy, co czyni je bardziej podatnymi na infekcje.
Uszkodzenia skóry stanowią bramę dla wirusa HPV. Nawet drobne skaleczenia, zadrapania, otarcia, pęknięcia skóry, szczególnie na dłoniach i stopach, ułatwiają wirusowi wniknięcie do naskórka. Dlatego osoby pracujące fizycznie, wykonujące czynności manualne, czy uprawiające sporty wymagające kontaktu z podłożem, są bardziej narażone na tego typu mikrouszkodzenia. Ważne jest, aby w miarę możliwości dbać o ochronę skóry, stosując rękawice ochronne w pracy i odpowiednie preparaty nawilżające i regenerujące.
Wilgotne środowisko sprzyja zarówno przetrwaniu wirusa, jak i łatwiejszemu jego przenoszeniu. Osoby, które często przebywają w wilgotnych miejscach, takich jak baseny, sauny, czy po prostu w klimacie o wysokiej wilgotności, mają większe ryzyko kontaktu z wirusem. Nadmierna potliwość skóry, zwłaszcza stóp, również tworzy korzystne warunki dla rozwoju i przetrwania wirusa HPV. Dlatego w takich sytuacjach szczególnie ważne jest dbanie o higienę i suchość skóry.
Wspólne korzystanie z przedmiotów osobistych, zwłaszcza tych, które mają bezpośredni kontakt ze skórą, zwiększa ryzyko przeniesienia wirusa. Dotyczy to ręczników, obuwia, skarpet, a także narzędzi do pielęgnacji ciała. Osoby, które nie dbają o higienę osobistą lub dzielą się przedmiotami z innymi, są bardziej narażone na zakażenie. Również osoby, które mają już kurzajki, powinny unikać dotykania zmian, aby nie rozsiewać wirusa na inne części ciała lub na inne osoby.
Jak wirus HPV prowadzi do powstania kurzajek na skórze
Wirus brodawczaka ludzkiego (HPV) jest głównym sprawcą kurzajek. Istnieje ponad 150 typów tego wirusa, a około 100 z nich może powodować zmiany skórne, w tym kurzajki. Wirus ten należy do grupy wirusów DNA i charakteryzuje się tropizmem do nabłonków wielowarstwowych płaskich, które pokrywają skórę i błony śluzowe. Zakażenie następuje zazwyczaj poprzez bezpośredni kontakt z zainfekowaną skórą lub błoną śluzową, albo pośrednio, poprzez kontakt z zanieczyszczonymi powierzchniami lub przedmiotami.
Po wniknięciu do naskórka poprzez mikrouszkodzenia, wirus HPV atakuje komórki podstawnej warstwy naskórka. Tam rozpoczyna proces replikacji, czyli namnażania się. Wirus wykorzystuje maszynerię komórkową zainfekowanej komórki do tworzenia swoich kopii. W miarę namnażania się wirusa, dochodzi do zaburzeń w normalnym cyklu podziału komórek naskórka. Komórki zaczynają dzielić się w sposób niekontrolowany, co prowadzi do ich nadmiernego rozrostu i tworzenia charakterystycznych, wyniosłych zmian skórnych, czyli kurzajek.
Różne typy wirusa HPV mają tendencję do kolonizowania różnych obszarów ciała i wywoływania specyficznych rodzajów brodawek. Na przykład wirusy HPV typu 1, 2 i 4 często powodują brodawki zwykłe, które pojawiają się głównie na dłoniach i stopach. Brodawki płaskie, zazwyczaj mniejsze i gładsze, mogą być wywoływane przez typy HPV 3 i 10. Brodawki stóp, zwane kurzajkami podeszwowymi, często powodowane są przez wirusy HPV typu 1. Zrozumienie, który typ wirusa jest odpowiedzialny za daną kurzajkę, może być pomocne w doborze metody leczenia, choć zazwyczaj nie jest to konieczne do postawienia diagnozy.
Układ odpornościowy odgrywa kluczową rolę w walce z infekcją HPV. U większości zdrowych osób układ odpornościowy jest w stanie skutecznie zwalczyć wirusa, co prowadzi do samoistnego zaniku kurzajek po pewnym czasie, zazwyczaj od kilku miesięcy do dwóch lat. Jednak u osób z osłabioną odpornością, wirus może utrzymywać się dłużej, a kurzajki mogą być liczniejsze i trudniejsze do wyleczenia. Czasami układ odpornościowy nie reaguje wystarczająco silnie, co pozwala wirusowi na długotrwałe przetrwanie i powstawanie nawracających kurzajek.
Jakie są rodzaje kurzajek i ich specyficzne lokalizacje
Kurzajki, choć wszystkie wywoływane są przez wirusy brodawczaka ludzkiego (HPV), mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, w zależności od typu wirusa i miejsca zakażenia. Poznanie tych różnic jest pomocne w diagnostyce i wyborze odpowiedniej metody leczenia. Najczęściej spotykanym rodzajem są brodawki zwykłe, znane potocznie jako kurzajki. Charakteryzują się one szorstką, nierówną powierzchnią i najczęściej pojawiają się na palcach, dłoniach oraz łokciach. Mogą być pojedyncze lub występować w grupach.
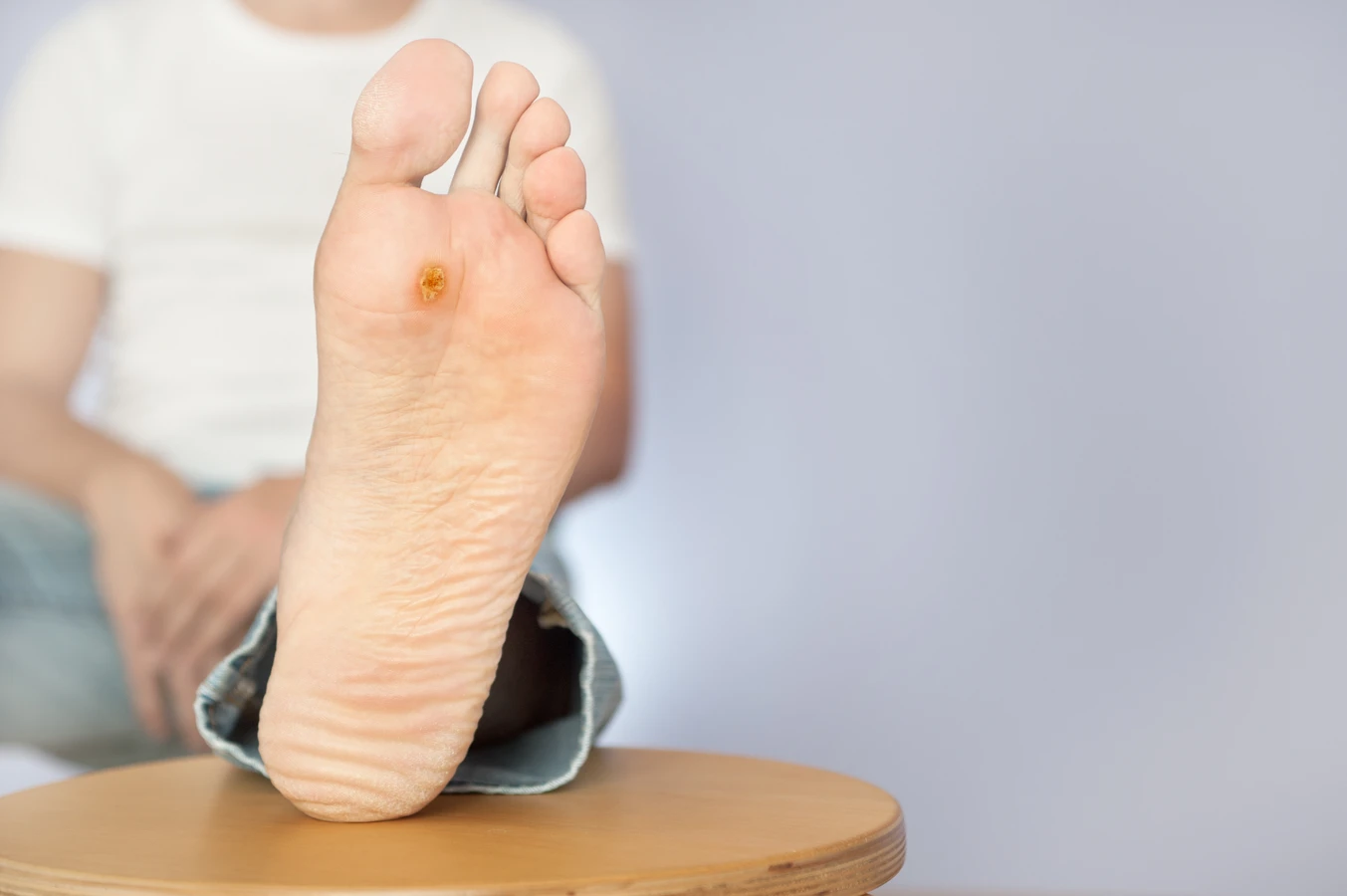
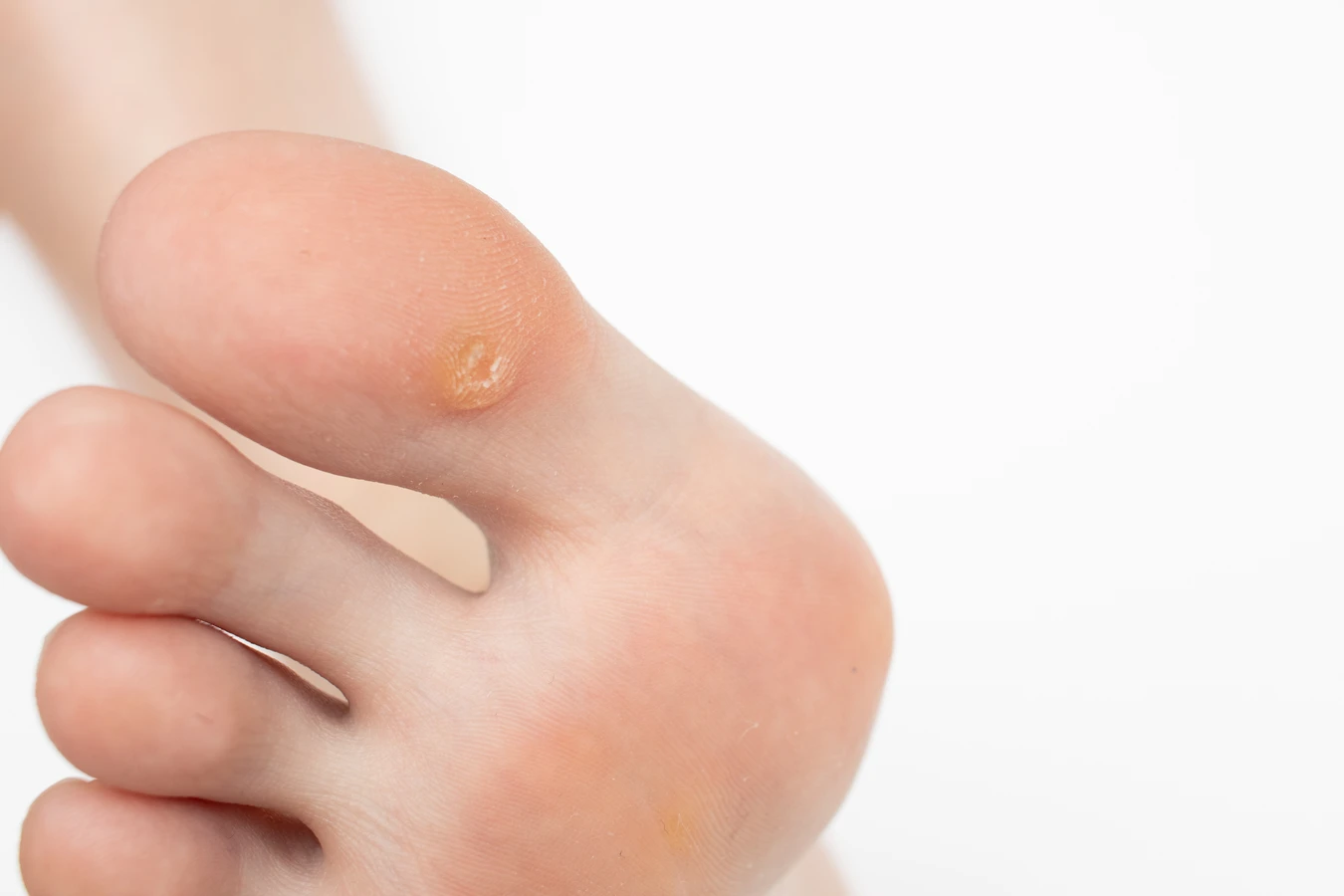
Brodawki stóp, czyli kurzajki podeszwowe, to kolejny powszechny rodzaj zmian skórnych. Zazwyczaj pojawiają się na podeszwach stóp, często w miejscach narażonych na ucisk, co może sprawiać, że są płaskie i bolesne. Mogą być otoczone zrogowaciałym naskórkiem, a w ich wnętrzu można dostrzec drobne czarne punkciki, będące zatrzymanymi naczynkami krwionośnymi. Kurzajki podeszwowe mogą być trudne do odróżnienia od odcisków, ale ich charakterystyczna, ziarnista powierzchnia jest kluczową cechą.
Brodawki płaskie są zazwyczaj mniejsze i gładsze niż brodawki zwykłe. Mogą mieć kolor zbliżony do skóry lub być lekko brązowawe. Najczęściej występują na twarzy, szyi, rękach i nogach. Ze względu na ich lokalizację na twarzy, mogą być szczególnie uciążliwe estetycznie. Wirusy odpowiedzialne za brodawki płaskie często przenoszą się przez samouszkodzenie – na przykład podczas golenia czy drapania – co może prowadzić do ich rozsiewania po skórze.
Brodawki nitkowate, zwane również palczastymi, charakteryzują się wydłużonym, nitkowatym kształtem i zazwyczaj pojawiają się w okolicy ust, nosa, powiek i szyi. Są one cienkie i często mają kolor skóry lub są lekko brązowe. Te brodawki są szczególnie podatne na rozprzestrzenianie się, dlatego ważne jest, aby unikać ich dotykania i drapania.
Warto również wspomnieć o brodawkach płciowych, wywoływanych przez specyficzne typy wirusa HPV. Pojawiają się one w okolicach narządów płciowych i odbytu i wymagają odrębnej diagnostyki oraz leczenia, często z udziałem lekarza specjalisty. Choć nie są one bezpośrednio związane z „kurzajkami” w potocznym rozumieniu jako zmianami na skórze rąk czy stóp, są wywoływane przez ten sam rodzaj wirusa.
Profilaktyka i unikanie zakażenia wirusem HPV
Najskuteczniejszą metodą zapobiegania kurzajkom jest unikanie kontaktu z wirusem HPV. Kluczowe jest dbanie o higienę osobistą i unikanie sytuacji, które sprzyjają przenoszeniu się wirusa. W miejscach publicznych, takich jak baseny, sauny, siłownie, łaźnie czy szatnie, zawsze warto nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zainfekowanymi powierzchniami. Należy również unikać chodzenia boso w tych miejscach.
Ważne jest, aby nie pożyczać od innych osób ręczników, skarpet, obuwia ani innych przedmiotów, które mają bezpośredni kontakt ze skórą. Warto również dbać o własne przedmioty, takie jak pilniki do paznokci czy pumeksy, i dezynfekować je po każdym użyciu, zwłaszcza jeśli korzystamy z nich w miejscach publicznych lub dzielimy się nimi z innymi domownikami. Utrzymywanie skóry w dobrej kondycji, nawilżonej i bez pęknięć, zmniejsza ryzyko wnikania wirusa do organizmu.
Wzmacnianie układu odpornościowego jest fundamentalne w profilaktyce zakażeń wirusowych, w tym HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu to kluczowe elementy wspierające pracę systemu immunologicznego. W niektórych przypadkach lekarz może zalecić suplementację witamin lub preparatów wzmacniających odporność, zwłaszcza w okresach zwiększonego ryzyka infekcji.
Istnieją również szczepienia przeciwko niektórym typom wirusa HPV, które są zalecane przede wszystkim w celu zapobiegania nowotworom wywoływanym przez ten wirus, ale mogą również chronić przed niektórymi typami brodawek. Szczepienia są zazwyczaj zalecane dla młodzieży i młodych dorosłych, ale warto skonsultować się z lekarzem w celu uzyskania szczegółowych informacji i zaleceń dotyczących szczepienia w kontekście profilaktyki przeciwko kurzajkom.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem, najlepiej dermatologiem, jest absolutnie wskazana. Jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor, krwawi lub wykazuje inne niepokojące zmiany, może to świadczyć o czymś więcej niż zwykłym zakażeniu wirusem HPV. W takich przypadkach konieczna jest profesjonalna diagnostyka w celu wykluczenia innych, poważniejszych schorzeń skórnych.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej rozległe, oporne na leczenie i potencjalnie wiązać się z większym ryzykiem rozwoju nowotworów skóry wywoływanych przez niektóre typy wirusa HPV. W takich przypadkach konieczne jest ścisłe monitorowanie przez lekarza.
Jeśli domowe metody leczenia kurzajek nie przynoszą rezultatów po kilku tygodniach lub miesiącach, a zmiany utrzymują się lub wręcz się powiększają, warto zgłosić się do lekarza. Lekarz będzie mógł zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapia (wymrażanie ciekłym azotem), elektrokoagulacja (wypalanie prądem), laseroterapia lub miejscowe aplikacje leków na receptę. Czasami konieczne jest chirurgiczne usunięcie kurzajki.
Należy również skonsultować się z lekarzem, jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak twarz, okolice narządów płciowych czy błony śluzowe. Zmiany w tych lokalizacjach mogą być trudniejsze do samodzielnego leczenia i mogą wymagać specjalistycznej wiedzy. W przypadku brodawek płciowych, wizyta u lekarza jest absolutnie konieczna ze względu na ryzyko przeniesienia wirusa na partnera seksualnego oraz potencjalne powikłania.
Ważne jest, aby nie ignorować zmian skórnych, zwłaszcza jeśli budzą niepokój. Wczesna diagnoza i odpowiednie leczenie mogą zapobiec powikłaniom i przyspieszyć proces zdrowienia. Lekarz pomoże dobrać najskuteczniejszą metodę leczenia, biorąc pod uwagę rodzaj kurzajki, jej lokalizację, wielkość oraz indywidualne cechy pacjenta.