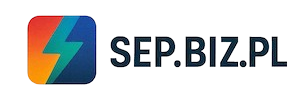Kurzajki, znane również jako brodawki, to powszechna dolegliwość dotykająca osoby w każdym wieku. Choć zazwyczaj niegroźne, mogą stanowić źródło dyskomfortu i kompleksów. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą jest wirus brodawczaka ludzkiego (HPV), który przenosi się drogą kontaktową. Wirus ten wnika w naskórek, prowadząc do jego niekontrolowanego namnażania się i tworzenia charakterystycznych zmian skórnych. Warto wiedzieć, że istnieje wiele typów wirusa HPV, a każdy z nich może wywoływać brodawki w różnych lokalizacjach na ciele. Niektóre typy wirusa preferują skórę dłoni i stóp, inne zaś okolice narządów płciowych. Zakażenie często następuje w miejscach publicznych, takich jak baseny, siłownie czy szatnie, gdzie wilgotne środowisko sprzyja przetrwaniu i rozprzestrzenianiu się wirusa.
Nasz układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. Osoby z osłabioną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne lub będące w podeszłym wieku, są bardziej podatne na rozwój kurzajek. Nawet niewielkie uszkodzenia skóry, takie jak drobne skaleczenia, zadrapania czy otarcia, mogą ułatwić wirusowi wniknięcie do organizmu. Dlatego tak ważne jest dbanie o higienę osobistą i unikanie kontaktu z potencjalnymi źródłami zakażenia. Należy pamiętać, że wirus HPV może pozostawać w uśpieniu przez długi czas, a objawy pojawić się dopiero po kilku tygodniach lub nawet miesiącach od zakażenia. To sprawia, że ustalenie dokładnego momentu i miejsca zakażenia bywa trudne. Zrozumienie tych mechanizmów pozwala na świadome podejście do profilaktyki i leczenia.
Jakie czynniki sprzyjają powstawaniu kurzajek na skórze
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zarażenia wirusem HPV i rozwoju kurzajek. Jednym z kluczowych elementów jest obniżona odporność organizmu. Kiedy nasz system immunologiczny jest osłabiony, trudniej mu skutecznie zwalczać infekcje wirusowe, w tym te wywoływane przez HPV. Przyczynami obniżonej odporności mogą być różne schorzenia, takie jak cukrzyca, HIV, choroby autoimmunologiczne, a także okresy stresu, niedoboru snu czy niewłaściwej diety. Osoby starsze i małe dzieci, których układ odpornościowy nie jest w pełni rozwinięty lub zaczyna słabnąć, są również bardziej narażone. Kolejnym ważnym czynnikiem są mikrouszkodzenia skóry. Nawet niewidoczne gołym okiem skaleczenia, otarcia, pęknięcia czy maceracja skóry (zwłaszcza na stopach) stanowią bramę dla wirusa HPV do wniknięcia do organizmu.
Wilgotne i ciepłe środowisko to prawdziwy raj dla wirusa HPV. Dlatego miejsca takie jak baseny, sauny, łaźnie publiczne, siłownie, przebieralnie czy wspólne prysznice są potencjalnymi ogniskami zakażeń. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Długotrwałe moczenie skóry, na przykład podczas pływania, również może ją osłabić, czyniąc ją bardziej podatną na infekcję. Dodatkowo, noszenie nieoddychającego obuwia, zwłaszcza wykonanego ze sztucznych materiałów, może prowadzić do nadmiernego pocenia się stóp, tworząc idealne warunki do rozwoju brodawek. Uszkodzenia naskórka, nawet spowodowane przez noszenie ciasnych butów, mogą ułatwić wirusowi przeniknięcie. Warto również pamiętać o bezpośrednim kontakcie skóra do skóry. Dotknięcie zainfekowanej osoby, używanie wspólnych ręczników, narzędzi pedicurzystycznych czy nawet podanie ręki osobie z brodawkami na dłoniach może prowadzić do zakażenia.
Przenoszenie się wirusa HPV od czego można się zarazić
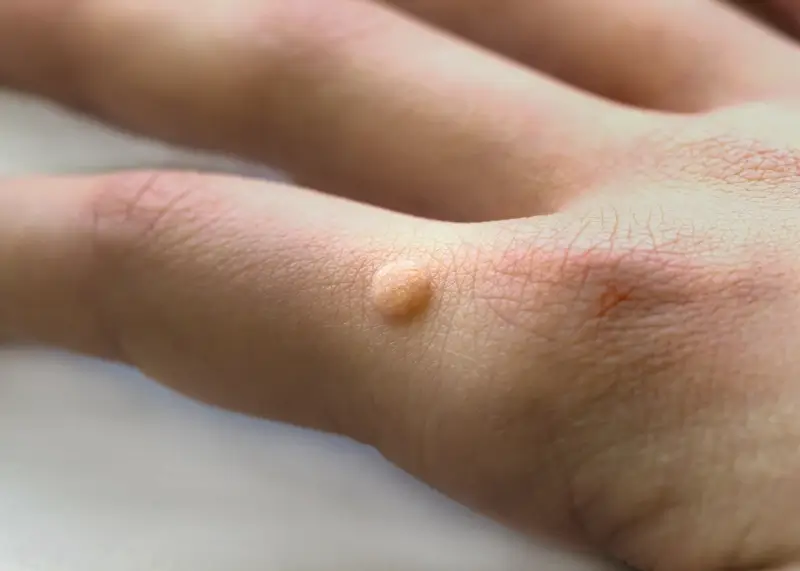
Miejsca takie jak baseny, sauny, siłownie, szatnie, a także wspólne prysznice są idealnymi środowiskami dla rozwoju i rozprzestrzeniania się wirusa HPV. Wilgoć i ciepło sprzyjają jego przetrwaniu na podłogach, ręcznikach, matach czy sprzęcie do ćwiczeń. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko infekcji. Korzystanie ze wspólnych ręczników, klapków czy innych przedmiotów higieny osobistej również może prowadzić do przeniesienia wirusa. Co więcej, wirus HPV może być przenoszony z jednej części ciała na inną u tej samej osoby. Jest to tak zwana autoinokulacja. Na przykład, jeśli ktoś zadrapie kurzajkę na nodze, a następnie dotknie innego miejsca na skórze, może przenieść wirusa i wywołać nowe zmiany. Z tego powodu ważne jest, aby nie drapać ani nie próbować samodzielnie usuwać brodawek, ponieważ może to spowodować ich rozsiewanie. Warto pamiętać, że wirus HPV jest powszechny, a większość osób w pewnym momencie swojego życia ulegnie zakażeniu. Kluczem do uniknięcia problemów jest świadomość dróg przenoszenia i stosowanie odpowiednich środków zapobiegawczych.
W jaki sposób wirus HPV powoduje rozwój kurzajek
Wirus brodawczaka ludzkiego (HPV) jest patogenem, który specjalizuje się w infekowaniu komórek nabłonka. Po wniknięciu do organizmu, najczęściej przez drobne uszkodzenia skóry, wirus dociera do komórek warstwy podstawnej naskórka. Tam zaczyna się jego replikacja, czyli namnażanie. Wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza, wykorzystując jej mechanizmy do produkcji nowych cząstek wirusowych. Kluczowym etapem jest stymulowanie komórek nabłonka do nadmiernego i niekontrolowanego podziału. Wirus HPV zawiera specyficzne białka, które zakłócają naturalny cykl komórkowy, blokując mechanizmy kontrolne odpowiedzialne za zatrzymanie podziałów komórkowych.
Efektem tego zaburzenia jest przyspieszony wzrost i proliferacja komórek naskórka. Komórki te stają się grubsze, twardsze i tworzą charakterystyczne wyniosłe zmiany, które nazywamy kurzajkami lub brodawkami. Różne typy wirusa HPV mają skłonność do infekowania różnych obszarów ciała i powodowania specyficznych rodzajów brodawek. Na przykład, wirusy HPV typu 1 i 2 często powodują brodawki na dłoniach i podeszwach stóp, które są twarde i szorstkie. Inne typy wirusa mogą prowadzić do powstania brodawek na twarzy, szyi czy w okolicach narządów płciowych. Czas inkubacji, czyli okres od momentu zakażenia do pojawienia się widocznych zmian, może być bardzo różny i wynosić od kilku tygodni do nawet kilku miesięcy. Układ odpornościowy może próbować zwalczać infekcję, co czasem prowadzi do samoistnego zaniku kurzajek. Jednak w wielu przypadkach wirus utrzymuje się w komórkach, a brodawki pozostają widoczne, dopóki nie zostaną usunięte lub organizm nie zdoła go skutecznie zwalczyć.
Jakie są najczęstsze miejsca powstawania kurzajek
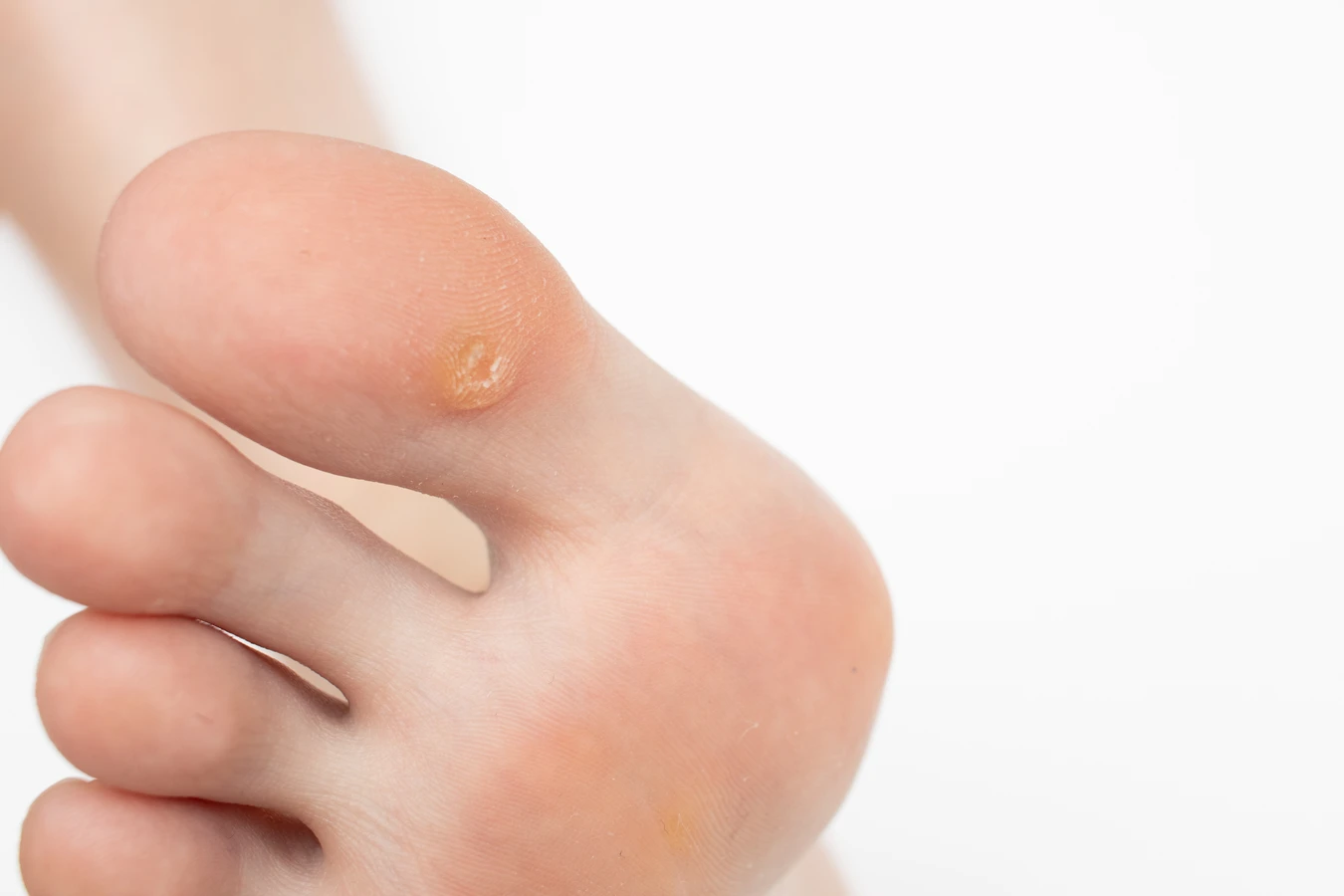
Kurzajki, wywoływane przez wirusa brodawczaka ludzkiego (HPV), mogą pojawić się praktycznie w każdym miejscu na ciele, ale istnieją pewne lokalizacje, które są szczególnie predysponowane do ich rozwoju. Dłonie i palce to jedne z najczęściej dotykanych przez kurzajki obszarów. Na dłoniach często pojawiają się brodawki zwykłe, które charakteryzują się szorstką, brodawkowatą powierzchnią i mogą występować pojedynczo lub w grupach. Ich obecność może być szczególnie uciążliwa ze względu na stały kontakt z otoczeniem i innymi ludźmi. Kolejnym częstym miejscem są stopy, zwłaszcza podeszwy. Brodawki podeszwowe, zwane kurzajkami typu „mozaikowego” lub „grzebieniowego”, mogą być bolesne podczas chodzenia ze względu na nacisk ciężaru ciała. Często mają one tendencję do wgłębiania się w skórę i bywają trudniejsze do usunięcia niż te na dłoniach.
Twarz i okolice wokół ust, nosa i oczu to również miejsca, gdzie mogą pojawić się kurzajki, zwłaszcza brodawki płaskie. Są one zazwyczaj mniejsze, bardziej gładkie i mogą mieć kolor skóry lub być lekko zaróżowione. Ze względu na lokalizację na twarzy, mogą stanowić znaczący problem estetyczny. Skóra głowy i okolice linii włosów to kolejne obszary, gdzie wirus HPV może powodować zmiany skórne. Podobnie jak na twarzy, mogą to być brodawki zwykłe lub płaskie. Kolana i łokcie, ze względu na częste narażenie na otarcia i uszkodzenia, także mogą stać się miejscem infekcji wirusem HPV. Wreszcie, choć to bardziej specyficzna kategoria, kurzajki mogą pojawić się w okolicach narządów płciowych, są to tak zwane kłykciny kończyste, wywoływane przez inne typy wirusa HPV niż te powodujące brodawki na skórze. Te zmiany wymagają odrębnej diagnostyki i leczenia przez specjalistę.
Jakie są rodzaje kurzajek i ich charakterystyczne cechy
Kurzajki, choć wszystkie mają wspólnego sprawcę – wirusa brodawczaka ludzkiego (HPV), różnią się od siebie wyglądem, lokalizacją i czasem nawet sposobem leczenia. Najbardziej powszechne są brodawki zwykłe, znane również jako kurzajki brodawkowate. Najczęściej pojawiają się na dłoniach, palcach, łokciach i kolanach. Charakteryzują się szorstką, nierówną powierzchnią, często przypominającą kalafior. Mogą być pojedyncze lub tworzyć skupiska. Kolejnym typem są brodawki podeszwowe, które lokalizują się na podeszwach stóp. Są one często bolesne, ponieważ nacisk podczas chodzenia wciska je w głąb skóry. Mogą być trudne do odróżnienia od odcisków, ale zazwyczaj mają na powierzchni drobne punkty, będące zatrzymanymi naczyniami krwionośnymi. Brodawki płaskie są zazwyczaj mniejsze, o gładkiej powierzchni i lekko uniesione ponad skórę. Częściej występują na twarzy, szyi, dłoniach i przedramionach, zwłaszcza u dzieci i młodzieży. Zwykle pojawiają się w linii, co jest wynikiem autoinokulacji.
Brodawki nitkowate charakteryzują się długim, cienkim, nitkowatym kształtem. Najczęściej pojawiają się w okolicy ust, na powiekach i szyi. Są zazwyczaj koloru skóry lub lekko brązowe. Warto zaznaczyć, że brodawki na narządach płciowych, zwane kłykcinami kończystymi, są wywoływane przez inne typy wirusa HPV i wymagają specjalistycznego leczenia. Są to zazwyczaj miękkie, mięsiste narośla, które mogą występować pojedynczo lub w grupach, przypominając kalafior. Należy pamiętać, że samodzielne diagnozowanie i leczenie kurzajek, zwłaszcza tych w nietypowych miejscach lub o nietypowym wyglądzie, może być ryzykowne. W przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem, który pomoże zidentyfikować rodzaj brodawki i dobrać odpowiednią metodę leczenia.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Choć większość kurzajek jest niegroźna i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie wskazana. Przede wszystkim, jeśli kurzajka jest bardzo bolesna, szybko rośnie, krwawi lub zmienia kolor i kształt, należy jak najszybciej skonsultować się ze specjalistą. Takie zmiany mogą sugerować inne, poważniejsze schorzenia skóry, które wymagają profesjonalnej diagnostyki. Szczególną ostrożność należy zachować w przypadku brodawek zlokalizowanych w okolicach oczu, narządów płciowych lub na błonach śluzowych. W tych miejscach skóra jest bardziej delikatna, a samodzielne próby leczenia mogą prowadzić do powikłań, blizn lub wtórnych infekcji. Lekarz będzie mógł zastosować bezpieczne i skuteczne metody terapii, dopasowane do specyfiki danego miejsca.
Kolejnym sygnałem do niezwłocznej wizyty u lekarza jest duża liczba kurzajek lub ich szybkie rozprzestrzenianie się po ciele. Może to świadczyć o osłabieniu układu odpornościowego lub o szczególnym typie wirusa HPV, który jest trudniejszy do zwalczenia. Osoby cierpiące na choroby przewlekłe, takie jak cukrzyca, choroby autoimmunologiczne, czy osoby przyjmujące leki immunosupresyjne, powinny zawsze konsultować się z lekarzem przed podjęciem jakichkolwiek działań leczniczych. Ich układ odpornościowy może inaczej reagować na infekcję i leczenie. Wreszcie, jeśli domowe metody leczenia nie przynoszą rezultatu po kilku tygodniach stosowania, lub jeśli kurzajki nawracają pomimo podjętych prób ich usunięcia, warto zasięgnąć porady specjalisty. Dermatolog dysponuje szerszym wachlarzem metod terapeutycznych, takich jak krioterapia, elektrokoagulacja, laseroterapia czy leczenie farmakologiczne, które mogą okazać się bardziej skuteczne.
Jakie są metody leczenia kurzajek od czego zależy ich wybór
Wybór odpowiedniej metody leczenia kurzajek zależy od wielu czynników, w tym od lokalizacji, wielkości, liczby brodawek, wieku pacjenta oraz jego ogólnego stanu zdrowia. Nie ma jednej, uniwersalnej metody, która byłaby skuteczna w każdym przypadku. Jedną z najczęściej stosowanych metod jest leczenie miejscowe przy użyciu preparatów zawierających kwas salicylowy lub kwas mlekowy. Substancje te działają keratolitycznie, czyli zmiękczają i złuszczają zrogowaciałą tkankę brodawki, stopniowo ją usuwając. Preparaty te są dostępne w aptekach bez recepty i można je stosować samodzielnie w domu. Kolejną popularną metodą jest krioterapia, czyli zamrażanie brodawki ciekłym azotem. Zabieg ten powoduje zniszczenie komórek wirusowych i martwicę tkanki. Krioterapia jest zazwyczaj skuteczna, ale może wymagać kilku powtórzeń. Jest wykonywana przez lekarza.
Elektrokoagulacja to metoda polegająca na wypalaniu brodawki za pomocą prądu elektrycznego. Jest to zabieg inwazyjny, który zwykle wymaga znieczulenia miejscowego i jest wykonywany w gabinecie lekarskim. Laseroterapia, wykorzystująca energię lasera do destrukcji tkanki brodawki, jest również skuteczną metodą, szczególnie w przypadku opornych na inne leczenie zmian. Podobnie jak elektrokoagulacja, jest to zabieg wykonywany przez specjalistę. Czasami stosuje się również metody immunoterapii, które mają na celu stymulowanie układu odpornościowego do walki z wirusem HPV. Mogą to być preparaty aplikowane miejscowo lub podawane doustnie. W niektórych przypadkach, zwłaszcza gdy kurzajki są duże, liczne lub odporne na inne metody, lekarz może rozważyć leczenie chirurgiczne, polegające na wycięciu brodawki. Wybór metody leczenia zawsze powinien być poprzedzony konsultacją z lekarzem, który oceni sytuację i zaproponuje najbezpieczniejsze i najskuteczniejsze rozwiązanie dla danego pacjenta.
Jak zapobiegać powstawaniu kurzajek na skórze
Zapobieganie kurzajkom opiera się głównie na unikaniu kontaktu z wirusem HPV oraz na wzmacnianiu naturalnej odporności organizmu. Kluczową rolę odgrywa higiena osobista. Należy unikać chodzenia boso w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny, siłownie czy wspólne prysznice. Zawsze warto zakładać własne klapki lub obuwie ochronne. Po skorzystaniu z takich miejsc, należy dokładnie umyć i osuszyć stopy. Ważne jest również, aby nie dzielić się ręcznikami, skarpetami, obuwiem ani innymi przedmiotami osobistego użytku z innymi osobami. Jeśli ktoś z domowników ma kurzajki, należy zachować szczególną ostrożność i unikać bezpośredniego kontaktu z jego zmianami skórnymi.
Wzmacnianie układu odpornościowego to kolejny ważny element profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie nadmiernego stresu – to wszystko przyczynia się do silniejszej odporności, która skuteczniej zwalcza wirusy, w tym HPV. Osoby z obniżoną odpornością powinny szczególnie dbać o te aspekty. Warto również chronić skórę przed uszkodzeniami. Drobne skaleczenia, otarcia czy pęknięcia naskórka ułatwiają wirusowi wniknięcie do organizmu. Dlatego należy dbać o nawilżenie skóry, zwłaszcza na stopach, i unikać noszenia obuwia, które powoduje otarcia. W przypadku dzieci, należy je edukować na temat higieny i unikania kontaktu z nieznanymi zmianami skórnymi. Szczepienia przeciwko HPV, choć głównie kojarzone z profilaktyką raka szyjki macicy, mogą również chronić przed niektórymi typami wirusa powodującymi brodawki skórne, ale ich zastosowanie w tym kontekście powinno być omówione z lekarzem.